徐阿姨是一名外地的老年肾病患者,她一波三折的透析故事要从一次意外中毒开始……
由于缺乏相关医疗常识,这两年徐阿姨反复出现水肿症状却没有重视。今年,她和老伴来到大连的儿子家居住,经常出现恶心、乏力的情况,却以为自己是水土不服,过几天就能好。几个月前,因为一氧化碳中毒入院治疗,却在检查中发现血肌酐数值竟然已经高出正常数值的好几倍!这意味着她必须要做好透析的准备了。
在很多人的心中,血液透析都是一件大事,尤其徐阿姨还是异地非城市医保,长期透析的报销也是一个亟需解决的问题,可时间一天天流逝,毒素蓄积的情况越来越重,最后不得不选择立刻进行透析治疗。
血液透析患者需要一条稳定的、血流量充足的血管通路以维持长期透析,这条血管通路可以说是他们的“生命线”。从长期透析效果来说,建立自体动静脉内瘘是最好的选择,但是自体动静脉内瘘从手术成功到足够充盈满足透析使用条件通常需要1~3个月的成熟期。
想要马上开始透析只能选择插入静脉导管建立一条临时的透析通路。2021年4月,徐阿姨在颈内静脉插入导管,开始血液透析治疗,经过诱导透析阶段,徐阿姨恶心、乏力症状改善,临床化验指标好转后,正式进行左前臂动静脉内瘘手术。
手术很成功,徐阿姨也在大连大学附属新华医院血透室开始持续规律透析治疗。但由于尿毒症患者血管条件及凝血功能异常,透析通路的堵塞是难以完全避免的。规律透析1个多月后,徐阿姨的颈内静脉置管透析中就反复出现血流量不足的情况。6月15日下午,徐阿姨左前臂动静脉内瘘刚刚使用1周,突然发现动静脉内瘘口处的震颤消失——瘘闭了,这意味着维持透析治疗的重要血管通路被堵住了!
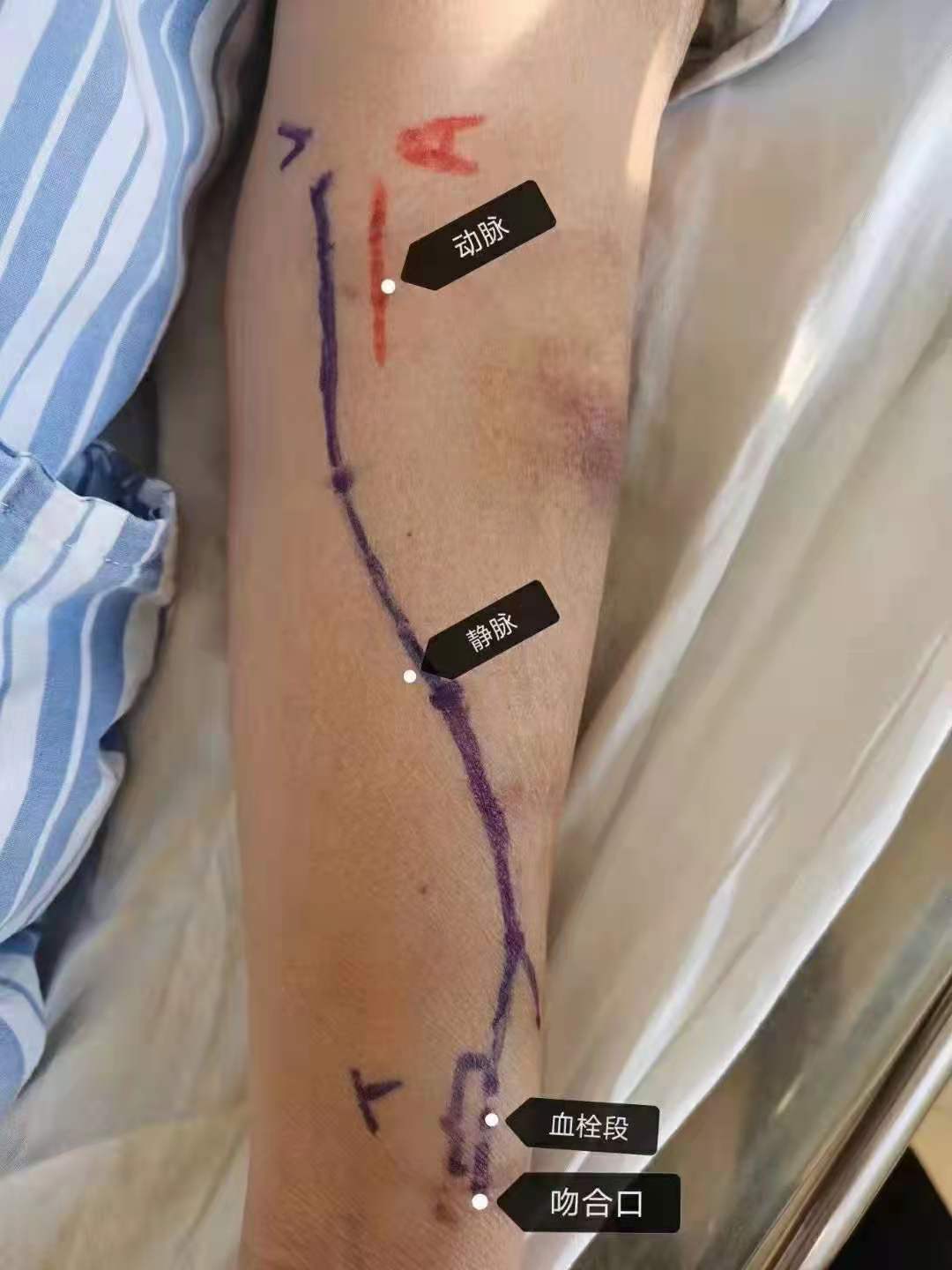

想要维持患者各项身体指标的稳定,透析不能中断,通常情况下患者面临两个选择,重新建立自体动静脉内瘘、人工血管动静脉内瘘或者在原有动静脉瘘基础上进行修补。无论是哪种选择,在等待瘘成熟的过程中都需要患者在颈静脉处重新插管再建立一条临时的血管通路维持透析,这又是一次有创性操作,患者将面临身体上、精神上、经济上的多重压力。那有没有创伤小、经济有效的第三种方案可以选择?
在肾内科朱峰副主任带领下医生们反复会诊讨论,参考文献,介入治疗进入他们的视线,在综合考虑患者的血管条件、彩超情况、血栓负荷量以及经济条件等多方面因素后,经过谨慎的探讨,6月18日肾内科联合介入科及血管外科,在DSA下拔出了颈内静脉置管,同时应用球囊扩张狭窄的造瘘口及贴附血栓,不但解决了血栓问题,而且增加了血管管径,改善了动静脉瘘血管的条件。


手术由介入治疗专家翁文采教授把关,血管外科邵华副主任亲自操作,手术过程迅速快捷,术后同步评估血管条件,患者瘘口震颤恢复良好,完全可以马上进行正常透析。出于谨慎考虑,第二天血透室进行了透析治疗,看着血液从穿刺部位顺利引出,徐阿姨不由得流下了激动地泪水。
“乘众人之智,则无不任也;用众人之力,则无不胜也。”用一个最经济的球囊解决了问题,避免了患者承受再次开刀的痛苦,也为患者节省了上千元的手术费用,这是多学科协作的成果,是打破既定思维开拓新视野的结果。
大连大学附属新华医院血透室将依托综合性三级甲等医院的多学科平台优势,为每一位患者提供人性化、个性化、一体化的治疗方案,为透析患者提供最安心、最温馨、最贴心的守护。
撰稿人:血透室 陈东
文字编辑:张淼
技术编辑:张琳
校对:张淼、张琳
责任编辑:李媛